
Curar lejos de casa
10/04/2026 EQUIPO EDICIÓNCooperación médica internacional – Testimonios
Médicos salmantinos viajan cada año a algunos de los lugares más vulnerables del mundo sin casi apoyo institucional,costeándolo de su bolsillo y movidos por una misma convicción: la salud no debería depender del lugar donde se nace
“Yo solo quiero intentar aportar un poquito de nada a estas personas que no tienen contacto con especialistas médicos”. La frase es de la dermatóloga del hospital de Salamanca Mónica Roncero, pero podría servir también para resumir lo que mueve a los otros tres médicos de este reportaje que han hecho de la cooperación una parte esencial de su vida profesional y personal. No van enviados por grandes estructuras. Casi nunca encuentran facilidades. Se pagan los viajes, consumen sus vacaciones, encajan permisos sin sueldo y vuelven a casa sin que esa experiencia puntúe, apenas, en su carrera profesional. Y, sin embargo, regresan. Una y otra vez.
Los cuatro comparten algo más que la bata. Comparten una misma convicción: la de que nacer en un lugar u otro del mundo es, en gran medida, cuestión de azar. Y que haber nacido en el lado cómodo de ese azar obliga, al menos moralmente, a no mirar hacia otro lado. Van por su cuenta o de la mano de pequeñas ONG; a veces cambian de organización según la misión y otras, con el paso del tiempo, terminan vinculándose de forma estable o incluso creando sus propios proyectos. Lo hacen sin grandes reconocimientos, sin apenas respaldo institucional y sin demasiadas concesiones. Pero también lo hacen sabiendo que, en esos lugares donde faltan médicos, fármacos, luz o carreteras, su presencia sí cambia algo: una operación posible,una infección tratada a tiempo, una crisis resuelta, un paciente identificado antes de que sea demasiado tarde. También comparten otra certeza menos amable: la impotencia. La de no llegar a todo. La de tener que decir alguna vez que ya no se puede operar, que no hay hospital cercano, que el diagnóstico llega tarde o que solo queda aliviar. Pero incluso en esa frontera dura de la medicina, los cuatro insisten en lo mismo:merece la pena. Porque allí la medicina se vuelve más desnuda,más esencial y también más humana. Y porque, al volver, todo se mira de otra manera.
Mónica Roncero: aprender humildad en Malawi
Mónica Roncero tenía claro desde que empezó Medicina que la cooperación iba a formar parte de su camino. Antes incluso de elegir plaza MIR, ya había hecho las maletas para viajar a Perú con Cáritas. Después llegarían Senegal, Guatemala o Guinea Ecuatorial, donde profundizó en dermatología tropical, piel negra y lepra. Más tarde, tras una pausa por la maternidad,retomó ese hilo en Malawi, en el proyecto Dermalawi, al que se incorporó en 2018 y del que hoy es vicepresidenta. Lo que empezó como una colaboración puntual es ahora una ONG consolidada, con personal local contratado y campañas periódicas sobre el terreno.
Su especialidad la ha llevado a enfrentarse a una realidad que en España apenas se ve. “Cuando llegas como dermatólogo europeo occidental te das cuenta de que estamos formados en piel blanca y que no sabes nada”, reconoce. En Malawi descubrió que la piel negra “es como un capítulo o un libro aparte” y que muchas patologías se manifiestan de forma completamente distinta. “Se supone que yo soy experta en psoriasis, y allí me llegaba un paciente negro con psoriasis y casi no era capaz de diagnosticarlo”, cuenta. Aquello, dice, la “curaba en humildad”.También le dolía como médica comprobar hasta qué punto ese sesgo sigue presente en la formación: “Tenemos que saber diagnosticar como especialistas cualquier color de piel y en los libros no está representado”.

En Malawi, Dermalawi se ha centrado especialmente en enfermedades infecciosas de la piel. Durante una epidemia de sarna pusieron en marcha el proyecto Stop Sarna y llegaron a tratar “a casi 30.000 personas”. Ahora, además, trabajan muy focalizados en la lepra y en las personas con albinismo, muchas de ellas afectadas por cánceres cutáneos precoces. Tener personal contratado allí ha sido, dice, el gran salto: alguien que ve pacientes todos los días, se desplaza de pueblo en pueblo y evita que la ayuda no dependa solo de campañas aisladas.
Pero en su memoria no se quedan solo los logros. Se quedan,sobre todo, los niños. “Una niña que vino con una quemadura muy extensa y acabó falleciendo”, recuerda. O “una niña con una enfermedad genética con un tumor muy avanzado de la lengua” ante la que sabían que ya no podían hacer nada. Y también esos pacientes con albinismo a los que, ya en la puerta del quirófano, tienen que decirles que el tumor es demasiado grande y que la operación ya no es viable.

“Te quedas como diciendo qué pena, no puedo ofrecerte nada”, admite. “Siento mucho que te hayas desplazado 50 kilómetros para venir a verme con la esperanza de que yo pudiera hacer algo y no puedo hacerlo ya”.
Aun así, vuelve. Aunque para hacerlo tenga que pedirse un permiso sin sueldo, pagar el avión de su bolsillo y ausentarse de casa durante semanas. “La cooperación a nivel personal me sale muy cara. No hay ningún apoyo”, resume. Y, sin embargo,insiste. Porque allí encuentra otra forma de ejercer la medicina,“más basada en los signos clínicos” y menos apoyada en pruebas. Porque siente que acompaña a personas que, de otro modo,jamás verían a un especialista. Y porque, incluso pensando en sus hijos, cree que esa renuncia también deja una herencia. “Se acordarán de decir: mi madre se iba, pero para hacer este tipo de proyectos. Dedicaba parte de su tiempo libre a trabajar para ayudar a quienes más lo necesitan”.
Eugenio Briz: la huella de África
El anestesista Eugenio Briz Sánchez resume su vínculo con la cooperación con una frase simple y contundente: “África engancha”. Fue al continente por primera vez en 2008, a Tanguieta, en Benín, y desde entonces ha participado en diez campañas sanitarias. Después llegaron Camerún, otra vez Benín, Paraguay,Perú, República Dominicana o Sierra Leona, de la mano de entidades como la Fundación Mayo Rey o Cirujanos en Acción.
Sus misiones tienen algo de maratón: campañas de diez o quince días, viajes aparte, jornadas que arrancan a las ocho de la mañana y terminan a las ocho de la tarde, de lunes a sábado,con apenas una breve pausa para comer. En ese tiempo pueden realizar entre ocho y diez intervenciones diarias, desde cirugía ambulatoria a operaciones de pared abdominal, bocios o incluso cesáreas urgentes. Son días largos, intensos, de ritmo sostenido y de medicina muy pegada a lo esencial. “Las experiencias son duras, pero cuando vuelves a España te das cuenta de que son más duras las condiciones de vida de los que dejas allí”, explica.
Si tuviera que quedarse con una escena, no elegiría una intervención brillante ni una misión especialmente compleja desde el punto de vista técnico. Se queda con una muerte. “Lo más doloroso fue, sin lugar a dudas, tener que informar a la familia de un paciente terminal de sida que había fallecido con 24 años”, cuenta. Pero lo que de verdad le marcó vino después:“Luego la familia fue a llevarnos fruta y a agradecernos los cuidados y desvelos realizados”. En ese gesto mínimo se condensa buena parte del sentido de estas campañas: la conciencia de la pérdida, sí, pero también una gratitud que no desaparece ni siquiera en medio del duelo.
Briz habla de la cooperación sin grandilocuencia. La define como una “mínima aportación médica”, un pequeño grano de arena. Pero detrás de esa modestia hay constancia: años de viajes, quirófanos improvisados o austeros, tiempo quitado a la familia y a las vacaciones. Porque, como les ocurre a tantos otros, la posibilidad de desplazarse depende muchas veces de las necesidades del servicio en el que trabaja. “Casi siempre recurrimos a nuestras vacaciones personales y a restar 10 o 15 días a nuestras familias”, lamenta. Pese a ello, su conclusión no vacila: “Solo con el agradecimiento que nos muestran al ver aparecer a un sanitario que viaja hasta allí para ayudarles,merece la pena”.

Patricia Martínez: encontrar sentido a la medicina
La trayectoria de Patricia Martínez Pérez es la de alguien que ha ido enlazando misiones en contextos muy distintos y con organizaciones diferentes: Nicaragua en 2012, cuando todavía era enfermera; Ecuador en 2015; Gambia en 2018; Camerún en 2025, y este mismo año volverá de nuevo a Camerún. No hay una sola estructura detrás de su recorrido. Hay más bien una decisión persistente de seguir yendo allí donde haga falta.“Siempre me he tenido que buscar la vida, siempre con mi dinero, por supuesto, y utilizando mis vacaciones”, explica. “Todo me lo autorregulo”.
En su caso, la motivación se llama justicia social. “Nacer en un sitio u otro es algo aleatorio, no podemos decidirlo, y no tiene ningún mérito”, dice. Y precisamente por eso siente “la obligación moral” de aportar algo a quienes no han tenido esa misma suerte. Esa idea aparece una y otra vez en su relato,como una especie de brújula ética: el privilegio vivido aquí frente a la precariedad con la que se sobrevive en muchos otros lugares.
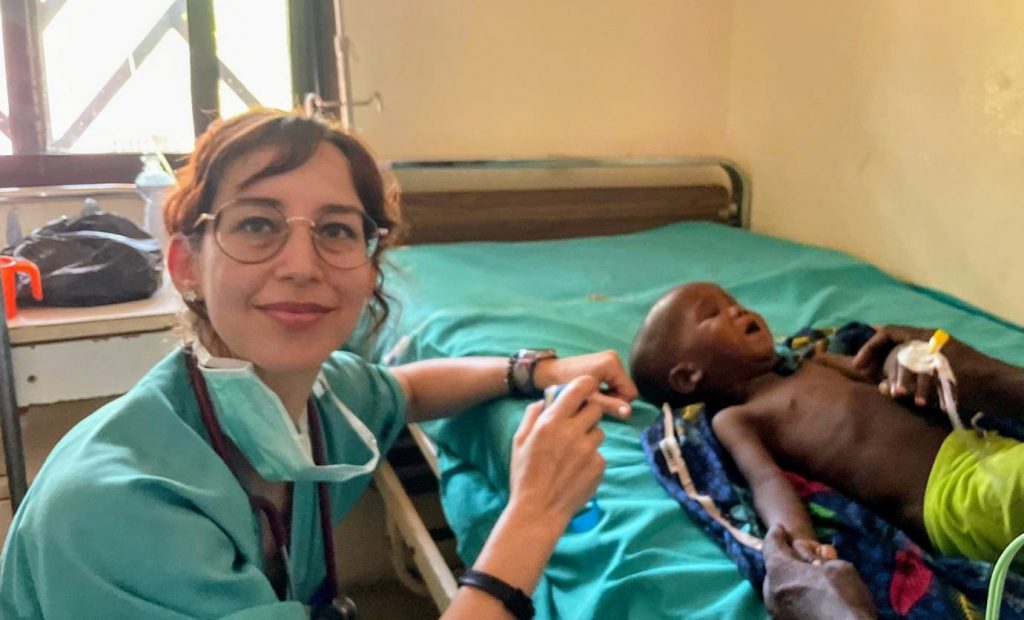



De Nicaragua recuerda el aislamiento extremo de algunas comunidades, junto a un volcán, sin recursos y con familias enteras viviendo en una sola chabola. De Ecuador, una escena casi física: la de un hombre que se había cortado con un machete y al que tuvo que suturar ya de noche, sin luz, “con la mano llena de moscas” que iban a la lámpara con la que la alumbraban. Pero si hay una historia que sigue pesándole es la de una parturienta con fiebre alta y tensión baja, una urgencia absoluta, a cinco horas en canoa del hospital más cercano. “Le pusimos una vía con un suero colgado en un palo y la mandamos en la canoa con una comadrona”, recuerda. Nunca supo si aquella mujer ni su bebé llegaron a tiempo. “Me quedé muy tocada con la situación”. En Gambia encontró una experiencia más luminosa, centrada sobre todo en niños. En Camerún, en cambio, volvieron los casos duros. Uno de ellos fue el de un niño inconsciente de dos años, al que su madre dejó en sus brazos sin exteriorizar apenas angustia. Al final era una hipoglucemia asociada también a paludismo y el pequeño salió adelante, pero el choque cultural la sigue impresionando. “Yo me agobié mucho más que ella”, reconoce. “Ellos tienen otro concepto y están acostumbrados a que se les mueran los niños”.
Quizá su testimonio es también el más áspero cuando habla del regreso. Patricia no oculta su desencanto con el ejercicio de la medicina en España, especialmente tras la pandemia. Dice sentirse rodeada de una sociedad “poco agradecida, muy egoísta”, y confiesa que las campañas le sirven para “encontrarle sentido a ser médico”. Allí, explica, sus conocimientos sirven y se valoran. Allí la medicina es “más rústica”, pero también más agradecida. Por eso le duele especialmente que no haya facilidades ni reconocimiento.
“No puntúa para nada”, dice sobre la cooperación. “Se piensan que vamos como de vacaciones”.Y, aun así, volverá. Aunque haya tardado cuatro días en llegar, aunque venga agotada o enferma, aunque después tenga que reincorporarse casi sin descanso. Porque sigue creyendo que“siempre se aporta algo”.
José Ángel Martín Oterino: llegar donde no llega nadie
José Ángel Martín Oterino no solo ha participado en cooperación: dio un paso más y creó su propia ONG, Amigos del Cayapas. La fundó en 2010 y la registró formalmente en 2011 para atender a comunidades del norte de Ecuador, en una zona selvática entre Ecuador y Colombia a la que solo se llega remontando el río Cayapas en canoa. Allí, durante años, organizaron clínicas móviles periódicas, dos veces al año, en campañas de unos quince días. Siempre en coordinación con el Ministerio de Salud Pública de Ecuador y siempre con una idea clara: sostener una presencia repetida en comunidades pequeñas, olvida-as, que no están en el radar ni de las grandes organizaciones ni del propio Estado.
Ese es, quizá, el rasgo más singular de su historia. Oterino no habla de grandes emergencias ni de zonas mediáticamente visibles. Habla de “focos muy pequeñitos, con mucha pobreza,en los que el Estado tampoco llega”. Lugares alejados, lluviosos,con economía de subsistencia y recursos sanitarios casi inexistentes. “Con esta ONG pequeñita nos marcamos un objetivo muy concreto, que es llegar a estas 25 o 30 comunidades en este río y que puedas hacerlo de forma repetitiva”, explica. Ahí, dice,está el beneficio real.
Lo que más le impactó al principio fue la cantidad de pacientes. Muchísimos. Personas de distintas etnias, con comportamientos diferentes, pero con la misma necesidad de asistencia. Desde problemas banales hasta casos graves. Recuerda, por ejemplo, a un niño de uno o dos años con labio leporino. Ellos no podían operarlo allí, en medio de la selva, pero sí identificar el caso, registrarlo y derivarlo a las autoridades sanitarias. “Si tú no vas, ese niño seguiría allí igual sin identificar su patología”, resume.
Durante años atendieron cefaleas, dolores musculares,infecciones respiratorias y, sobre todo, muchísimas infecciones cutáneas y sarna. Enfermedades ligadas a la pobreza y a las malas condiciones higiénicas, que en los niños pequeños afectaban incluso a la alimentación y al descanso. Con tratamientos sencillos y continuidad en las visitas, muchas de esas situaciones mejoraron. El proyecto, además, evolucionó hacia la telemedicina cuando la pandemia y la creciente inseguridad de la zona impidieron viajar con normalidad. Hoy siguen apoyando a los médicos locales a distancia, aprovechando la conectividad móvil que ya ha llegado a muchos de esos puntos remotos.
También él tiene en la memoria imágenes difíciles: una paciente con sepsis abdominal a la que lograron evacuar viva;una embarazada con una crisis epiléptica de madrugada, en plena oscuridad, a la que hubo que sacar en canoa; o aquella vez en que un grupo armado apareció en mitad de una comunidad preguntando qué hacían allí. “Ahí te sientes totalmente desprotegido”, admite. Pero, pese a todo, su balance sigue siendo luminoso. Con relativamente poco, explica, podían atender a más de mil pacientes en cada salida y, además, revisar a muchos de ellos cada seis meses, como si fueran consultas de seguimiento.“Con un gasto económico relativamente pequeño y bien organizado puedes ayudar mucho”, sostiene. Y esa convicción, más que cualquier heroicidad, es la que sostiene su compromiso.
Todos coinciden en lo mismo: vuelven. Vuelven aunque tengan que pedir permisos sin sueldo, pagar los viajes de su bolsillo y regresar agotados a una rutina que apenas reconoce lo que han hecho. Vuelven porque allí, donde faltan medios, certezas ya veces incluso soluciones, la medicina recupera su sentido más esencial. Porque cada diagnóstico a tiempo, cada herida curada o cada paciente escuchado pesa más que cualquier dificultad. Y porque, como repiten, no se trata de cambiar el mundo, sino de no mirar hacia otro lado.





El apoyo de la Fundación y el Colegio
La Fundación para la Cooperación Internacional de la OMC y el Colegio de Médicos trabajan para profesionalizar y dar respaldo a una labor que sigue dependiendo, en gran medida, de la iniciativa individual de los sanitarios
Detrás de muchas de las misiones de cooperación que realizan médicos salmantinos hay una realidad menos visible: la falta de estructura, reconocimiento y apoyo institucional. Para dar respuesta a esta situación nació en 2011 la Fundación para la Cooperación Internacional de la Organización Médica Colegial (FCOMCI), cuyo principal objetivo es profesionalizar una actividad que durante años ha dependido del voluntarismo.
La Fundación mantiene un registro nacional de médicos cooperantes —actualmente con más de 5.000 inscritos—, aun-que reconoce que siempre será incompleto, debido al carácter altruista de estas iniciativas. En Salamanca, por ejemplo, solo hay 13 profesionales registrados, una cifra que refleja más la falta de formalización que la realidad. Además de identificara estos profesionales, la FCOMCI ofrece formación específica previa a las misiones, asesoramiento y herramientas clave,como seguros de responsabilidad civil o certificados de idoneidad profesional. También ha desarrollado una plataforma que conecta a médicos con organizaciones, facilitando así el acceso a proyectos en terreno y mejorando la coordinación.
A nivel local, el Colegio Oficial de Médicos de Salamanca desempeña un papel fundamental como enlace entre los profesionales y la Fundación. El responsable de cooperación es Rubén García, secretario del colegio, cuya labor pasa por mantener contacto con los grupos activos en la provincia, canalizar información y participar en las iniciativas conjuntas que se impulsan desde la OMC. “Mi labor es tener controlados los grupos que hacen cooperación en Salamanca y poner en común lo que se está haciendo”, explica. Para ello, participa en reuniones periódicas con responsables de otros colegios y con la dirección técnica de la Fundación, donde se comparten experiencias y se coordinan posibles respuestas ante situaciones de emergencia, como conflictos o catástrofes naturales.
El Colegio también impulsa actividades de formación y sensibilización. Un ejemplo es su participación en el último Congreso de Cooperación Internacional de la OMC, centrado en la infancia, donde García propuso un taller de reanimación neonatal básica. “Puedes estar en Camerún siendo oftalmólogo y tener que atender un parto”, señala, justificando la importancia de dotar a los profesionales de herramientas prácticas más allá de su especialidad.
Además, desde el grupo de trabajo de médicos jóvenes promueve el interés por la cooperación entre estudiantes y residentes, destacando los beneficios que aporta esta experiencia:desde el desarrollo de habilidades clínicas en entornos con pocos recursos hasta el crecimiento personal y la apertura a otras realidades, como dejó plasmado en un decálogo que realizó. A pesar de estos avances, tanto la Fundación como los colegios coinciden en que queda camino por recorrer. La falta de reconocimiento, la ausencia de permisos específicos y la necesidad de actualizar la normativa siguen siendo algunos retos.

Cooperación médica internacional – Entrevista

Sonia Agudo Capón • Directora técnica FCOMCI
“Un médico no puede seguir yéndose a cooperar a costa de sus vacaciones y sin ningún reconocimiento”
La Fundación reclama cambios en el sistema sanitario para que la cooperación no penalice a los profesionales,quienes siempre regresan con nuevas habilidades, mayor sensibilidad y una visión más humana de la medicina
¿Qué papel juega la Fundación dentro de la cooperación sanitaria española?
Lo que intentamos desde el origen de la Fundación—y, de hecho, fue la razón por la que se creó— es dar respuesta a una realidad que ya existía: ese perfil de médico que, en su tiempo libre, en sus vacaciones y pagándoselo de su bolsillo,se iba a ejercer su profesión en países con recursos escasos, en contextos muy complejos, ya fueran crisis humanitarias, conflictos o lo que llamamos estados frágiles. Esa figura del médico voluntario se ha visto siempre desde el “buenismo”: qué buena persona que se va al otro lado del mundo a ayudar. Pero lo que empezamos a detectar es que también había un riesgo. Es una figura que tiene derechos, pero también obligaciones y responsabilidades. Mientras que las ONG tienen a su personal identificado, preparado y protegido, este perfil de médico se iba muchas veces a su libre albedrío, de manera desorganizada. Y cuando vimos que en prácticamente todas las provincias existía este perfil, lo que quisimos fue empezar por algo básico: identificarlos. Crear un registro. Saber quiénes son, qué especialidades tienen, a qué países van, qué tipo de trabajo realizan. Quince años después, sigue siendo muy difícil.
¿Por qué sigue siendo tan complicado tener ese registro?
Porque siempre va a ser un subregistro. Siempre. Al ser algo altruista y voluntario, no existe esa noción de que uno se tiene que profesionalizar. Y ahí está la clave: si me preguntas por la misión principal de la Fundación, es la profesionalización de ese sanitario. Y digo sanitario, porque un médico solo o un equipo solo de médicos no hace absolutamente nada. No tiene recorrido. Esto es trabajo en equipo.
¿Cuántos médicos están registrados actualmente?
A día de hoy tenemos en torno a 5.300-5.400. Y justo ahora estamos haciendo una migración porque hemos creado una plataforma nueva para que el médico se autogestione todo. Cuando empezamos en 2011 era todo muy rudimentario, con una hoja de Excel, casi a mano. Ahora tenemos una herramienta que funciona no solo para registrarte, sino como un InfoJobs de oportunidades en terreno. Tú te pones al servicio: “tengo dos semanas libres, hablo francés, soy dermatólogo…” y se cruzan los datos de oferta y demanda. Las organizaciones también publican lo que necesitan. Y además, el médico puede gestionar su propio seguro. Ese fue el segundo gran paso.
¿Por qué es tan importante el seguro?
Porque la gente se iba sin seguro de vida, sin seguro de viaje y, sobre todo, sin seguro de responsabilidad civil profesional. Y cualquier contingencia en el ejercicio de tu trabajo tiene consecuencias. Estás sujeto al sistema judicial de otro país, que no siempre es el más justo. Se han dado muchos casos. Recuerdo un pediatra francés que estaba en una cárcel en Senegal. Era un voluntario, buena gente, iba a hacer el bien… pero hay rendición de cuentas. Y además, en estos contextos a veces pasa que un dermatólogo acaba en quirófano o un enfermero hace funciones que no le corresponden porque faltan manos. Todo eso tiene consecuencias. Por eso decimos: hay que irse lo más blindado posible.
¿Se sabe cuántos médicos participan cada año en misiones?
No tenemos estimación y siempre va a ser un subregistro aproximado. Nosotros dividimos las ONG en grandes, medianas y pequeñas —en el mejor de los casos, si han pasado por el proceso de constituirse e inscribirse en la AECID—, pero hay muchísima gente que se va de forma totalmente informal. Gente que en verano se organiza con compañeros, recoge material, se va… y eso es preci-samente lo que hay que erradicar.
¿Qué perfil tiene el médico cooperante?
El perfil en España a día de hoy es una mujer de entre 30 y 45 años. Luego, por especialidades, hay muchos médicos de familia, algo maravilloso, porque con pocos recursos diagnostican muchísimo. Tienen mucho del médico antiguo:observar, escuchar, oler, tocar. Hay muchos anestesistas, porque el control del dolor en estos con-textos es dignidad. Y además son perfiles muy versátiles. Y luego muchos dermatólogos, porque las enfermedades infecciosas dan la cara en la piel. También oftalmología, ginecología…Y cirugía, aunque ahí ya se necesita estructura: quirófano,seguimiento, personal local. Porque no se trata de ir, operar y marcharte. Tiene que haber continuidad.
¿Qué papel juega la Fundación en la organización de misiones?
No tenemos un papel activo, no organizamos misiones. Intentamos ser garantes de la profesionalidad: ofrecemos formación,recursos de bioseguridad, seguros, certificado de idoneidad profesional… Pero no podemos filtrar quién se va ni cómo se va. Y a mí, personalmente, me encantaría.
¿Por qué?
Porque muchos proyectos, aunque sobre el papel son muy bonitos, luego no son necesarios ni viables. Tenemos un curso de planificación donde pedimos que aterricen los proyectos con objetivos, indicadores, presupuesto… y muchos hacen aguas. Y a veces no solo no ayudan, sino que pueden hacer daño. Generas dependencia, juegas con expectativas. Siempre pongo un ejem-plo: un equipo de ginecólogos fue a Níger con maquinaria para tratar fístulas obstétricas. Nadie acudió. Porque no tuvieron en cuenta el contexto cultural. El terreno manda. Las necesidades las tienen que definir ellos.

¿Qué necesita un médico antes de ir a terreno?
Preparación. Información. Y pasar por su colegio. Tienes derechos: seguro, certificado de idoneidad, formación. Parece absurdo sentar a un médico muy cualificado a hacer un curso,pero es necesario. Tenemos un curso de preparación al primer destino donde se abordan desde el contexto sociocultural hasta la bioseguridad o la salud mental. Porque no puedes ir a terreno a enfermar, ni a bloquearte, ni a suponer una carga.
¿Cómo impacta la cooperación en los médicos?
Muchísimo. Son profesionales que vuelven con una riqueza personal y profesional brutal. Mucha más resiliencia, mucha más creatividad, porque han tenido que trabajar sin recursos. Y recuperan la esencia de la medicina: observar,tocar, mirar a los ojos. Allí se para el reloj. Son médicos que vuelven transformados en lo que llamamos habilidades blandas. Vuelven a la medicina vocacional. Y siempre quieren volver. Porque te remueve el alma. Siempre digo: uno va con su conocimiento, pero se trae mucho más de lo que lleva.
¿Ese cambio se nota también aquí?
Sí, muchísimo. Incluso en la sensibilidad hacia determinados pacientes. Por ejemplo, población vulnerable aquí en España:personas sin hogar, comunidades en riesgo de exclusión… O casos clínicos. Hace poco conocí a una pediatra que, después de haber estado en Etiopía, empezó a identificar casos de abuso sexual infantil aquí porque allí aprendió a reconocer ciertas lesiones.
¿Qué debería cambiar en el sistema para facilitar la cooperación?
Sin duda, el reconocimiento. Un médico no puede seguir yéndose a costa de sus vacaciones y de su tiempo personal. No puntúa, no cuenta. No hablo ya de remuneración —eso es utópico ahora mismo—, pero sí de que no se castigue. Que exista un permiso específico. Que tenga valor en el currículum. Hay una ley de voluntariado que está obsoleta. Y esto depende de las comunidades autónomas, lo que lo complica aún más. Nosotros estamos intentando que se proteja y se valore esta figura.
¿Por qué es importante que los médicos hagan cooperación?
Porque no solo hacen un bien allí. Lo traen aquí. Se transforman como profesionales. Ganan humildad. Se enfrentan a realidades donde no son tan privilegiados. Aprenden incluso de personas sin formación médica, que les dan lecciones increíbles. Y eso cambia la forma de ejercer. Es una lección de vida.

Deja una respuesta